Nouveauté dans l’informatisation des soins : la communication entre les appareils de signes vitaux et Cristal-Net
Par Christine Leroux, conseillère cadre en soins infirmiers – volet informatique clinique, et Émilie Gagnon, infirmière de pratique avancée (par intérim) – mandat NCH
Le CHU de Québec-Université Laval (CHU) se prépare à effectuer une transition majeure dans l’informatisation des soins avec le déploiement de la connexion entre les nouveaux moniteurs de signes vitaux et le Dossier clinique informatisé (DCI) Cristal-Net, notamment avec le module de la fiche clinique informatisée, prévu à l’automne 2024.
Cette innovation technologique permettra de sécuriser la pratique clinique tout en augmentant l’efficience opérationnelle des intervenants grâce à l’utilisation des moniteurs de signes vitaux connectés installés dans toutes les chambres des usagers hospitalisés dans l’ensemble des cinq hôpitaux du CHU.
Amélioration de la pratique clinique
L’automatisation des signes vitaux se transférant directement dans la fiche clinique informatisée de Cristal-Net représente une avancée majeure dans l’informatisation des soins de santé et marque un nouveau chapitre dans l’histoire du CHU dans son plan de transformation numérique.
En éliminant les délais causés par la retranscription des mesures prises, les professionnels pourront compléter certains paramètres cliniques de leurs usagers à même l’appareil de signes vitaux. Cette nouvelle pratique permettra aux professionnels de la santé d’avoir un accès en temps réel aux informations vitales des usagers.
De plus, cette nouvelle technologie permettra également d’éliminer le risque d’incidents liés à la retranscription des données cliniques et à l’omission de la retranscription.
Par ailleurs, l’accès facilité aux données cliniques permettra d’assurer de meilleures communication et coordination des soins. En effet, cela permettra une prise en charge plus rapide et précise des usagers, essentielle pour améliorer les résultats cliniques et améliorer l’efficience des interventions.
Cette transformation numérique modifiera la méthode de travail des professionnels. En effet, le processus de prise des signes vitaux nécessitera quelques adaptations, par exemple l’identification de l’usager directement dans l’appareil. Celle-ci permettra l’envoi en temps réel des données cliniques vers le Dossier clinique informatisé (DCI) par une fonction d’interopérabilité.
Cette méthode vise à faciliter les communications entre les équipes multidisciplinaires et à permettre aux intervenants de se concentrer davantage sur les soins aux usagers, améliorant ainsi la qualité des soins et la satisfaction des intervenants.
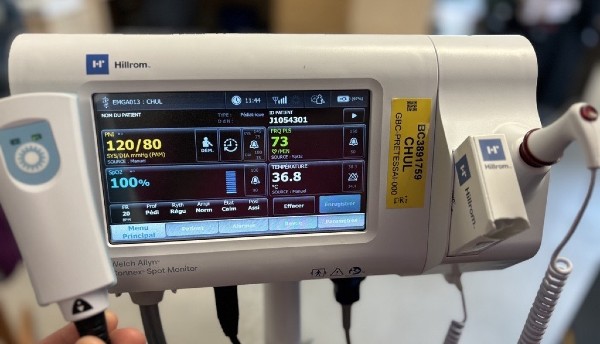
Appareil à signes vitaux Welch Allyn de la compagnie Baxter.
Remerciements aux équipes dévouées du CHU
Il est difficile de passer sous silence la contribution exceptionnelle des équipes de la Direction des services techniques (DST), de la Direction des ressources informationnelles (DRI) et de la Direction logistique (DL), notamment l’équipe du service conseil de génie biomédical (SCGBM) et des services techniques biomédicaux (STB), qui ont travaillé avec un dévouement exemplaire pour l’installation des appareils de signes vitaux, élément essentiel aux différents déploiements. Leur expertise et leur engagement ont été indispensables à la réussite de ce projet ambitieux.
Nous remercions également chaleureusement la Fondation du CHU de Québec pour son soutien financier substantiel. Ce projet, piloté par la Direction des soins infirmiers, représente un véritable leadership en matière d’innovation technologique dans le domaine des soins de santé.
Nouvelle approche de prise en charge du délire agité à l’urgence
Par Barbara Ramirez, infirmière de pratique avancée en santé mentale et soins palliatifs
L’implantation de la démarche clinique exemplaire, pour l’harmonisation de la prise en charge du délire agité en réanimation dans les urgences du CHU de Québec-Université Laval (CHU), représente une pratique novatrice à plusieurs égards, notamment par sa capacité à transformer l’approche en soins d’urgence pour mieux répondre aux besoins complexes des usagers et assurer la sécurité des membres de l’équipe soignante.
Ce projet a permis de rassembler plusieurs collaborateurs (services préhospitaliers d’urgence (SPU), Direction des soins infirmiers (DSI), Direction des soins critiques (DSC), Direction des services techniques (DST), Service de prévention et mieux être au travail (SPMET)) dans une même vision, soit l’amélioration de la qualité des soins auprès des usagers en délire agité.
Voici comment ce projet se distingue par son caractère innovant :
-
Premièrement, par le fait qu’il s’agit d’un changement de pratique clinique. Le délire agité est une problématique peu fréquente dans les services d’urgence, mais à haut risque autant pour l’usager que pour le personnel soignant. Cette clientèle présentant un taux de mortalité de 8 à 10 %, il est donc important d’optimiser la prise en charge.
Actuellement, cette problématique de santé complexe est peu identifiée par les professionnels, autant du côté infirmier que médical, ce qui amène à un traitement sous-optimal. Ce projet propose une approche proactive et multidisciplinaire pour la prise en charge du délire agité, en intégrant une standardisation de la prise en charge, une spécification du rôle de chaque membre dans l’évaluation, le traitement et le suivi de ces usagers.
Cela implique une modification significative des pratiques cliniques habituelles, mettant l’accent sur la reconnaissance précoce du délire agité et son traitement approprié pour améliorer les résultats cliniques.
-
Deuxièmement, ce projet met de l’avant la modification de l’organisation des soins au niveau des urgences : pour effectuer une prise en charge optimale de la clientèle identifiée avec des signes et symptômes de délire agité en réanimation, il est nécessaire de revoir l’organisation des soins pour inclure une collaboration étroite entre les différents membres de l’équipe de soins tels que les médecins, les infirmières, les préposés aux bénéficiaires (PAB), les assistants techniques aux soins de la santé (ATSS) et les éducateurs spécialisés (TES).
Cela implique la création de formations spécifiques pour le personnel, comme une formation théorique sur l’Environnement numérique d’apprentissage (ENA) et la simulation par immersion clinique (SIC).
Cette modification organisationnelle permettra à chaque professionnel de mieux occuper son champ d’exercice en contribuant de manière spécifique à la prise en charge globale de l’usager.
-
Troisièmement, il est question d’une amélioration du partenariat avec le préhospitalier ainsi qu’avec le personnel de la sécurité physique, mais également avec d’autres centres, tels que le Centre hospitalier universitaire de Montréal (CHUM). Ces partenariats permettent d’intégrer des expertises variées dans la gestion de la clientèle en agitation extrême, offrant ainsi une approche plus globale et personnalisée.
De plus, cela peut conduire à des échanges de bonnes pratiques et à l’adoption de nouvelles méthodes de travail, améliorant ainsi la qualité des soins.
En somme, la prise en charge du délire agité en réanimation représente une pratique novatrice qui englobe à la fois des changements significatifs dans les pratiques cliniques, l’organisation des soins, les partenariats interdisciplinaires et le mode de prestation des soins.
En adoptant une approche globale et proactive, ce projet vise à améliorer les résultats cliniques, la satisfaction des intervenants, la satisfaction des usagers et la qualité de vie de ces derniers lorsqu’ils sont confrontés à cette condition complexe en salle de réanimation.
Ce projet a aussi été présenté sous forme d’atelier au congrès de la National Emergency Nurses Association (NENA) en collaboration de l’Association des infirmières et infirmiers d’urgence du Québec (AIIUQ) et a été un succès.
Pour voir concrètement comment se fait la prise en charge d’un usager agité à l’urgence, nous vous invitons à écouter le reportage de Radio-Canada réalisé au CHU en janvier 2024.